Bagaimana cara diagnosis dan tatalaksana hipertensi emergensi
Diagnosis dan tatalaksana hipertensi emergensi merupakan salah satu kompetensi yang harus dimiliki. Hipertensi emergensi merupakan bagian dari krisis hipertensi. Hipertensi emergensi didefinisikan tekanan darah yang sangat tinggi (TDS > 180 TDD > 120 mmHg) disertai kelainan/ kerusakan target organ yang bersifat progresif, sehingga tekanan darah harus diturunkan dengan segera agar dapat mencegah atau membatasi kerusakan target organ yang terjadi. Yang membedakannya dengan hipertensi urgensi adalah pada hipertensi urgensi tidak disertai kelainan/ kerusakan organ target 1,2.

Diagnosis hipertensi emergensi
Diagnosis dan tatalaksana hipertensi emergensi harus dilakukan dengan cepat. Manifestasi klinis hipertensi emergensi merupakan gejala dari organ target yang meliputi nyeri dada dan sesak nafas pada gangguan jantung dan diseksi aorta, mata kabur pada edema papila mata, sakit kepala hebat, gangguan kesadaran dan lateralisasi pada gangguan otak, gagal ginjal akut pada gangguan ginjal.
Selain pemeriksaan fisik, pemeriksaan laboratorium ikut membantu diagnosis, misalnya urin dapat menunjukkan proteinuria, hematuria dan silinder, peningkatan ureum dan kreatinin pada keterlibatan ginjal.
Pemeriksaan penunjang seperti EKG dan USG ginjal dilaksanakan sesuai kondisi klinis pasien. Diagnosis hipertensi emergensi ditegakkan dari tinggi nya tekanan darah dan tanda keterlibatan organ target 1.

Tatalaksana hipertensi emergensi
Tujuan penatalaksanaan krisis hipertensi tergantung dari klasifikasinya (emergensi atau urgensi) dan kondisi khusus yang menyertainya. Pada kondisi – kondisi khusus, mempunyai target tatalaksana yang berbeda, termasuk target pencapaian tekanan darah, modalitas yang digunakan, dan parameter yang ingin dicapai. Dalam berbagai guideline, kondisi khusus ini diistilahkaan dengan “compeling conditions”.
Untuk terapi krisis hipertensi secara umum, pasien harus diklasifikasikan menjadi urgensi atau emergensi. Hipertensi urgensi membutuhkan terapi oral inisial, re-inisial, modifikasi atau titrasi, dan biasanya tidak membutuhkan perawatan ICU bahkan tidak perlu rawat inap di rumah sakit.
Target terapi hipertensi urgensi adalah penurunan tekanan darah secara bertahap selama 24-48 jam untuk mencapai tekanan darah yang diinginkan. Kesalahan yang sering terjadi dalam tatalaksana hipertensi urgensi adalah pemberian terapi yang terlalu agresif yang justru dapat berakibat buruk bagi pasien 3.

Target diagnosis dan tatalaksana hipertensi emergensi
Dalam tatalaksana hipertensi emergensi, harus diidentifikasi terlebih dahulu apakah terdapat compeling condition pada pasien. Jika tidak ada, tujuan terapi adalah menurunkan Mean Arterial Pressure (MAP) 25% dalam 1 jam pertama pemberian terapi. Penurunan yang lebih dari 25%, berkaitan erat dengan kejadian iskemia cerebral.
Jika dalam 1 jam pertama terapi (dalam penurunan 25% MAP) muncul tanda – tanda gangguan neurologi, terapi harus dihentikan. Jika dalam 1 jam target terapi tercapai, penurunan teakanan darah selanjutnya dilakukan secara bertahap 3.

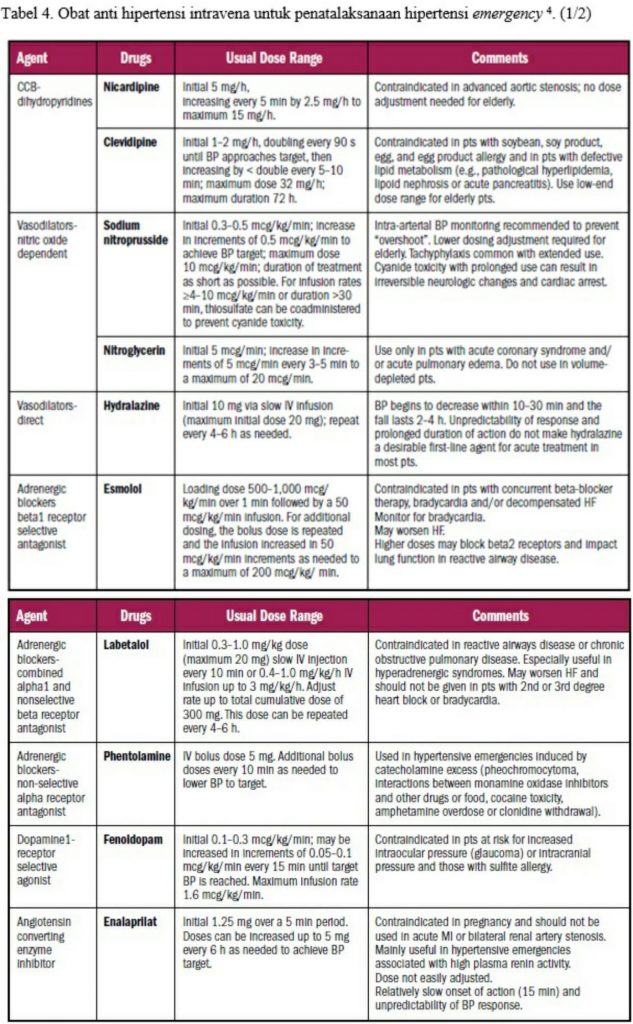
Daftar Pustaka
- Roesma, J. Krisis Hipertensi. Dalam: Sudoyo AW, Setiyohadi B, Alwi I, Simadibrata M, Setiati S, editor. Buku Ajar Ilmu Penyakit Dalam Edisi Kelima. Jakarta: Pusat Penerbit Departemen Ilmu Penyakit Dalam Fakultas Kedokteran Universitas Indonesia, 2014
- Whelton PK, Carey RM, Aronow WS, Casey DE Jr, Collins KJ, Dennison C et al. Highlights from the 2017g uideline for the prevention, detection , evaluation and management of high blood pressure in adults : a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. 2017. American Heart Association.
- Benken ST. Hypertensive Emergencies. Dalam : Wanek MR, Wright M. Editor. Medical Issues in the ICU Edisi 1. CCSAP, 2018.
- Whelton PK, Carey RM, Aronow WS, Casey DE Jr, Collins KJ, Dennison C et al. 2017g uideline for the prevention, detection , evaluation and management of high blood pressure in adults : a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. 2017. American College of Cardiology.
